O blog saúde no trabalho tem como principal objetivo divulgar assuntos diversos envolvendo o tema saúde do trabalhador e você também pode ajudar o blog dando sugestões sobre temas a serem abordados aqui. sinta-se a vontade para comentar e deixar sua opinião e sugestão. E lembre-se, cuide bem de sua saúde!
segunda-feira, 29 de agosto de 2011
COFFITO proibe a venda de serviços de fisioterapia em sites de compras coletivas.
segunda-feira, 16 de maio de 2011
Ginástica laboral combate o absenteísmo dos colaboradores
A ginástica laboral tem obtido excelentes resultados para as empresas que a adotam como atividade para seus funcionários. Após encerrar o trabalho de ginástica laboral em uma empresa, alguns números me chamaram atenção. Entre eles, o que mais se destacava era a queda da quantidade de funcionários com absenteísmo, pois do início do trabalho em 1999, até o final em 2005, a redução do absenteísmo na vida dos colaboradores caiu para 48,5%.
O retrato da queda do problema na empresa foi significativo. Sabe-se que o absenteísmo é a ausência temporária do colaborador no ambiente de trabalho por motivo de doença. Trata-se do principal alvo de combate de muitas empresas, porque é o ponto de partida para o desencadeamento de situações negativas no ambiente de trabalho como desorganização de atividades, limitação de desempenho e queda de qualidade dos serviços. Melhor dizendo, afeta diretamente os resultados das companhias e gera custos inestimáveis.
Só para reforçar esses pontos, recentemente a Opas (Organização Pan-Americana de Saúde) divulgou pesquisa que aponta o absenteísmo como principal protagonista na lista de motivos de falta de funcionários nas empresas.
Portanto, esse verdadeiro inimigo do ambiente de trabalho (absenteísmo) tem que ser combatido. E, por isso, a ginástica laboral pode ser a válvula de escape para começar a livrar-se de vez desse problema.
Os benéficos proporcionados pela prática de exercícios da ginástica laboral durante a jornada de trabalho estão relacionados em bens fisiológicos, psicológicos, sociais e, claro, empresarias. Na parte fisiológica a realização dos exercícios promove a sensação de disposição e bem-estar para a jornada de trabalho.
Propicia maior flexibilidade, força, coordenação, ritmo, agilidade e resistência. Ou seja, já compõe fatores que resultam na maior mobilidade e melhora de postura.
Na questão psicológica, a ginástica laboral melhora a autoestima, aumenta a motivação para novas rotinas, combate tensões, ajuda fortemente na atenção e concentração para o desempenho das atividades. Seguindo a linha dessas melhorias, a parte social também terá saldos positivos: já que favorece o relacionamento entre os colaboradores e fomenta o trabalho em equipe.
Assim, fazendo uma análise de todos os benefícios que a ginástica laboral traz aos funcionários, em diferentes pontos, fica claro o que a implementação das atividades pode causar.
Mas quando citei as melhorias, também destaquei o lado empresarial. Aliás, tudo que já foi descrito alteraria, e muito, o ambiente na empresa. Porém, quais seriam esses pontos que só acrescentam mais melhorias à empresa?
Logo de cara a empresa sentirá uma rápida redução de gastos com afastamento e substituição no quadro de funcionários. Outra melhoria está relacionada à diminuição de queixas, acidentes e lesões, pois com os exercícios estes tipos de problemas serão meras assombrações ao ambiente de trabalho. Por último, e não menos importante, a empresa favorece a sua imagem perante aos empregados, mostrando-se atenta à saúde de seus funcionários.
quinta-feira, 14 de abril de 2011
Processo trabalhista - Condenação Bilhonária - Shell
Região negou recurso impetrado pelas empresas Shell do Brasil e Basf
S/A contra decisão em primeira instância que condena as multinacionais
ao custeio de tratamento de saúde de ex-funcionários e ao pagamento de
uma indenização bilionária por danos morais.
O acórdão proferido pelo TRT mantém a sentença da Vara do Trabalho de
Paulínia, que também abrange filhos de empregados que nasceram durante
ou após a prestação de serviços, autônomos e terceirizados.
A cobertura médica deve abranger consultas, exames e todo o tipo de
tratamento médico, nutricional, psicológico, fisioterapêutico e
terapêutico, além de internações.
Fica mantido que cada ex-trabalhador e cada filho de ex-trabalhador
nascido durante ou depois da prestação de serviços deverá receber o
montante individual de R$ 64.500, indenização que se refere à
protelação do processo pelas empresas, no período compreendido entre a
data da propositura da ação, em 2007, até 30 de setembro de 2010. Este
valor será acrescido de juros e correção monetária a partir da
sentença e de mais R$ 1.500 por mês caso não seja feito o reembolso
mensal das despesas nos meses seguintes.
Após a publicação da sentença, os trabalhadores terão prazo de 90 dias
para apresentar documentos comprovando a condição de ex-empregados das
empresas Shell, Cyanamid ou Basf (sucessora da Cyanamid), ou de
terceirizados ou autônomos que trabalharam na unidade fabril de
Paulínia, independente do trânsito em julgado. Embora possam ser
cadastrados trabalhadores de todo o país, o atendimento à saúde foi
restringido à Região Metropolitana de Campinas e à cidade de São
Paulo.
As empresas devem constituir um comitê gestor do pagamento da
assistência médica, o qual, segundo ex-trabalhadores, está em vias de
ser estabelecido. Se descumprir a obrigação, as empresas devem pagar
multa diária no valor de R$ 100 mil.
As empresas também foram condenadas ao pagamento de indenização por
danos morais causados à coletividade no valor de R$ 761 milhões,
reversível ao Fundo de Amparo ao Trabalhador (FAT).
De acordo com o juízo, as empresas deverão arcar, no total, com um
custo aproximado de R$ 1 bilhão e 100 milhões de reais.
Mais de 1 mil ex-trabalhadores das empresas foram beneficiados com a
sentença, além de outras centenas de familiares, também suscetíveis à
contaminação. De todos os trabalhadores que tentam provar que foram
expostos a substâncias contaminantes, ao menos 100 possuem ações
individuais em trâmite na Justiça.
A exposição de seres humanos aos contaminantes presentes no local da
fábrica é há anos estudada e está vastamente documentada nos autos da
ação civil pública ajuizada pelo Ministério Público do Trabalho (MPT)
em 2007, juntamente com Associação de Combate aos Poluentes (ACPO),
Associação dos Trabalhadores Expostos a Substâncias Químicas (Atesq) e
Instituto Barão de Mauá de Defesa de Vítimas e Consumidores Contra
Entes Poluidores e Maus Fornecedores.
O material foi produzido por instituições como Unicamp, MPT, Centro de
Apoio Operacional das Promotorias de Justiça do Meio Ambiente,
Ministério da Saúde, Cut, Cedec, Dieese, Unitrabalho e pela empresa
holandesa Haskoning/IWACO – a pedido da própria Shell.
Em razão de um Termo de Ajustamento de Conduta (TAC) firmado perante o
Ministério Público do Trabalho, o Centro de Referência em Saúde do
Trabalhador (Cerest) de Campinas examinou 69 ex-trabalhadores da
Shell/Cyanamid/Basf e enviou um relatório, que foi juntado aos autos
do inquérito, sobre os atendimentos realizados, cujo resultado apontou
uma média de 6 diagnósticos por indivíduo analisado.
Dos 17 casos diagnosticados, 10, ou seja, 58,8% foram de neoplasia
maligna, chamando atenção os cânceres de próstata e os de tireóide.
Houve ainda um caso de síndrome mielodisplásica. Quanto às doenças
endócrinas, o Cerest verificou que 67,9% dos diagnósticos foram
dislipedimias somadas às doenças da glândula tireóide.
Dos 34 casos de doenças do aparelho circulatório, 21 foram casos de
doenças hipertensivas. Dentre as doenças do aparelho digestivo,
destacaram-se as doenças do fígado, além da ocorrência de casos de
doença diverticular do cólon e um caso de metaplasia intestinal em
esôfago. Em 30 casos houve predominância de Lesões por Esforços
Repetitivos (LER), enquanto que 56 ex-trabalhadores apresentaram
problemas sérios no aparelho gênito-urinário, com afecções da
próstata, alterações de fertilidade e impotência sexual. Ainda houve
exames em que o diagnóstico final não foi comprovado, mas apresentaram
alterações.
A Shell e a Basf podem recorrer da decisão no Tribunal Superior do
Trabalho (TST), em Brasília.
CONHEÇA O CASO
No final da década de 70 a Shell instalou uma indústria química nas
adjacências do bairro Recanto dos Pássaros, em Paulínia. Em 1992, ao
vender os seus ativos para a multinacional Cyanamid, começou a ser
discutida a contaminação ambiental produzida pela empresa na
localidade, até que, por exigência da empresa compradora, a Shell
contratou consultoria ambiental internacional que apurou a existência
de contaminação do solo e dos lençóis freáticos de sua planta em
Paulínia.
A Shell foi obrigada a realizar uma auto-denúncia da situação à
Curadoria do Meio Ambiente de Paulínia, da qual resultou um termo de
ajuste de conduta. No documento a empresa reconhece a contaminação do
solo e das águas subterrâneas por produtos denominados aldrin, endrin
e dieldrin, compostos por substâncias altamente cancerígenas – ainda
foram levantadas contaminações por cromo, vanádio, zinco e óleo
mineral em quantidades significativas.
Após os resultados toxicológicos, a agência ambiental entendeu que a
água das proximidades da indústria não poderia mais ser utilizada, o
que levou a Shell a adquirir todas as plantações de legumes e verduras
das chácaras do entorno e a passar a fornecer água potável para as
populações vizinhas, que utilizavam poços artesianos contaminados.
Mesmo nas áreas residenciais no entorno da empresa foram verificadas
concentrações de metais pesados e pesticidas clorados (DDT e drins) no
solo e em amostras de água subterrâneas. Constatou-se que os “drins”
causam hepatotoxicidade e anomalias no sistema nervoso central.
Ademais, a Cyanamid foi adquirida pela Basf, que assumiu integralmente
as atividades no complexo industrial de Paulínia e manteve a exposição
dos trabalhadores aos riscos de contaminação até 2002, ano em que os
auditores fiscais do Ministério do Trabalho e Emprego (MTE)
interditaram o local, de acordo com decisão tomada em audiência na
sede do MPT. Apesar do recurso impetrado pela Basf, a interdição foi
confirmada em decisão do Tribunal Regional do Trabalho (TRT) da 2ª
Região.
Em 2005, o Ministério da Saúde concluiu a avaliação das informações
sobre a exposição aos trabalhadores das empresas Shell, Cyanamid e
Basf a compostos químicos em Paulínia. O relatório final indicou o
risco adicional aos expostos ao desenvolvimento de diversos tipos de
doença. No ano de 2007, o MPT ingressou com ação civil pública para
garantir os direitos dos ex-trabalhadores ao custeio de tratamento de
saúde, juntamente com uma indenização milionária.
Fonte: Ministério Público do Trabalho em Campinas
http://ambiencialaboral.blogspot.com/2011/04/meio-ambiente-do-trabalho-trt-da-15.html
sábado, 9 de abril de 2011
Pernas Robóticas Honda. (Ergonomia)

Do ponto de vista da ergonomia, este dispositivo pode ser usado para prevenir o aparecimento de lesões musculoesqueléticas, ou, como auxiliar à reabilitação e inclusão de indivíduos com limitações motoras.
O robot poderá ajudar a evitar o aparecimento de doenças musculoesqueléticas ao funcionar como suporte de parte das cargas exercidas sobre os membros inferiores, em situações de trabalho associadas a posturas com exigências mais elevadas, sobretudo aqueles que incluem movimentos de flexão repetitivos. Um exemplo disso são as linhas de montagem da indústria automóvel japonesas, onde o equipamento tem estado em teste.

Ao nível da reabilitação e/ou integração de indivíduos com mobilidade reduzida, pode ser benéfico para idosos, obesos, ou pessoas com patologias que afectem o aparelho locomotor.
Para além de ser usado, como já vimos, como auxiliar à locomoção pode, também, ser uma ferramenta de treino, ajudando as pessoas a re-apreender a caminhar e a recuperar massa muscular perdida.
quinta-feira, 7 de abril de 2011
Ergonomia - iPad pode prejudicar sua saúde.

São conhecidos os problemas que podem vir do uso incorreto ou excessivo de computadores, como tendinites nos pulsos e dores variadas nos ombros, no pescoço e nas costas.
Agora, os especialistas começam a notar que mesmo um dispositivo sem teclado e sem mouse, como o iPad, pode provocar lesões graves no usuário.
Um dos primeiros alertas desse tipo veio de Cyndi Davis, vice-presidente da empresa americana Ergonomic Edge, especializada em ergonomia. Cyndi aponta vários problemas que podem ser causados pelo uso prolongado do tablet. O primeiro é que ele tende a forçar o pescoço, e, por causa disso, dores podem aparecer. Isso já foi notado na prática por usuários, que apelidaram o problema de "iPad neck" (pescoço de iPad).
É bom lembrar que, no caso dos computadores de mesa, recomenda-se que o monitor fique à altura dos olhos. Isso não é possível ao digitar no teclado virtual do tablet apoiado sobre a mesa. Nessa situação, a pessoa tende a manter o olhar dirigido para baixo, e, o pescoço, inclinado para a frente, o que força a musculatura da nuca. Se isso durar apenas alguns minutos, não haverá problema. Mas, depois de horas nessa posição, o pescoço começa a doer.
Teclado e suporte
Cyndi elogia o fato de a Apple vender um teclado sem fio para o iPad e um suporte (o iPad 2 Dock) para mantê-lo em pé. Mas esse suporte não oferece uma maneira prática de se ajustar a altura da tela. "É um problema já conhecido dos laptops. A Apple perdeu a chance de resolvê-lo no iPad oferecendo um suporte com altura regulável", diz ela.
Analisando fotos e vídeos de pessoas usando o iPad, os especialistas da Ergonomic Edge identificaram outros problemas posturais. Se o usuário segura o iPad com a mão esquerda enquanto toca a tela com a direita (a posição normal quando se está em pé), a hiperextensão dos dedos por longos períodos pode provocar dores.
O simples ato de segurar o tablet já traz cansaço nos braços, mãos e ombros. O peso do iPad 2 - pouco mais de 600 gramas - é mais de quatro vezes o do iPhone. Se a posição for mantida estática por um longo período, o cansaço pode se transformar em lesão. "Até Steve Jobs vai precisar de uma massagem nos ombros depois de passar muito tempo com o iPad", diz a também especialista Sue Shekut, dona da empresa Working Well, de Chicago.
Síndrome do túnel carpal - Se a pessoa apoia o tablet sobre as coxas, os pulsos tendem a ficar flexionados para cima ao digitar nele. É uma posição que pode levar ao aparecimento da chamada síndrome do túnel carpal, lesão por esforço repetitivo que chega a ser incapacitante em casos graves. Isso também acontece com os notebooks. E, ao usar o tablet na cama, são as costas que tendem a sofrer mais.
Um último problema, apontado por Cyndi Davis, é a fadiga ocular. A telinha brilhante e com cores intensas do iPad é atraente. Mas uma tela fosca seria mais amigável aos olhos. Passar muitas horas lendo ou assistindo a filmes no tablet tende a trazer desconforto e, em casos extremos, dores nos olhos.
Com base nessas observações, os especialistas fazem quatro recomendações para quem possui um tablet:
1. Não exagere nos textos. "Se você tem um iPad, não digite nele por longos períodos", resume Cindy Davis. Usar o suporte e o teclado sem fio da Apple ajuda a reduzir a tensão no pescoço, mas não a elimina totalmente.
2. Busque a posição mais natural e confortável possível, evitando, sempre que possível, manusear o aparelho com os pulsos flexionados demais.
3. Ao assistir a um filme ou ler no tablet, dirija o olhar a algum objeto distante ao menos uma vez a cada dez minutos, para aliviar a fadiga ocular.
4. Faça pausas no mínimo a cada hora. Vá dar uma voltinha antes de continuar usando o tablet.
O smartphone também fere
Smartphones também já produziram sua própria lesão por esforço repetitivo, o chamado "Blackberry thumb" (polegar de Blackberry), que afeta as articulações do polegar. Essa síndrome tende a atingir pessoas que mandam dezenas de torpedos por dia, ou que escrevem o equivalente a isso com os polegares.
As articulações dos polegares ficam doloridas e, numa etapa posterior, a dor se espalha pelas mãos. O tratamento pode envolver fisioterapia, um tempo sem teclar no smartphone e, em casos extremos, cirurgia. Mas o melhor mesmo é prevenir, evitando exagerar no uso do aparelho.
domingo, 3 de abril de 2011
O perito Fisioterapeuta.

A Dra. Lucy Mara Baú esclarece ao site www.manualdepericias.com.br sobre o mercado do fisioterapeuta na perícia judicial
Quando ao fisioterapeuta ser perito, temos algumas abordagens que podemos fazer no que diz respeito a questões que envolvam a independência motora de atividades de vida diária ou profissional de um indivíduo.
No caso de perícia na área civil, quanto a ressarcimento e/ou indenização no caso de acidentes/lesões que justifiquem um tratamento específico com limitações quando a mobilidade e atividades.
Em perícia na área trabalhista eu mesma faço, já há algum tempo, para empresas e vários colegas fazem para o tribunal do trabalho. Atendo diversas empresas, onde já executei muitas perícias, mas não optei em fazer para o tribunal, por ter uma relação com grandes empresas, onde de tempos em tempos há processos trabalhistas.
O que temos muito cuidado é que a nossa intervenção passe pelo conhecimento da ergonomia, ou seja, temos uma pós-graduação latu sensu e profissionalziante (aprovada pelo nosso Conselho Federal de Fisioterapia e Terapia Ocupacional - COFFITO, sediado em Brasília/DF, onde os fisioterapeutas são capacitados para a ênfase da biomecância ocupacional (na graduação já temos uma grande abordagem nesta área e na cinesiologia, patologia, atividades de vida diária, etc). Sou coordenadora desta pós no PR, SPO e Porto Alegre. Temos professores de grande experiência na área: Prof Dr Hudson Couto, Prof Dr Paulo Antonio Barros de Oliveira, que é coordenador do Comitê Nacional de Ergonomia do MTE; Prof DR Fernando Amaral, engenheiro e prof da UFRGS; Prof Dr Sérgio Glasmeyer, engenheiro de segurança do trabalho, dentre outros.
O fato de sermos generalistas na graduação, nos restringe na abordagem ocupacional por não conhecermos os processos de trabalho, fazendo com que a pós-graduação nos passe esses conteúdos (legislação trabalhista, organização do trabalho, cronoanálise/tempos e métodos, ergonomia cognitiva, de projetos, métodos ergonômicos (Critério Quantitativo de Moore e Garg/risco para lesões de MMSS; NIOSH - software de análise para riscos em esforços sem deslocamentos; software biomecânico de Michigan para riscos em casos de deslocamentos; diagramas corporais, chechlists para várias ítens de investigação, etc). Além das abordagens de tratamentos com ambulatórios dentro das empresas, onde fazemos exame cinético funcional admicional e demissional, contribuindo com o médico do trabalho para emitir o ASO; tratamentos indo no local de trabalho para supervisionar o modo operatório, sugerir adaptações junto as chefias e trabalho de reintegração quando em retorno ao trabalho.
Bem, com estes enfoques, o fisioterapeuta está qualificado a fazer perícia na área ocupacional e sugerindo que faça uma pós em fisioterapia do trabalho ou ergonomia para qualificação direcionada à área ocupacional.
Já tivemos 2 casos em que o CFM - Conselho Federal de Medicina, processou os fisioterapeutas (um de SPO e outro de MS), argumentando que não poderiam executar perícias nestas áreas e nos 2 casos o CFM perdeu as causas e não entrou com recurso, ou seja, ficou claro a nossa abordagem. Atuamos quando a investigação tem cunho biomecânco, com avaliação do modo operatório/posturas, antropometria, ritmo de trabalho, etc.
Temos um Decreto Lei 938 de 1969, onde coloca os fisioterapeutas atuam em prevenção, promoção e resgate da saúde do ser humano e uma resolução 259 de 2003, onde o COFFITO, reconhece a fisioterapia do trabalho de sua atuação em equipe de saúde ocupacional, nas análises ergonômicas, na emissão de nexo causal com ênfase na avaliação cinético funcional e em programas de prevenção promoção e recuperação da saúde do trabalhador.
Tenho colaborado com nosso Conselho Federal nestes esclarecimentos, por fazer parte das entidades:
- CREFITO 8/PR - Conselho Regional de Fisiot e Terapia Ocupacional, como Conselheira efetiva da gestão 2002-2006
- SOBRAFIT - Sociedade Brasileira de Fisitoerapia do Trabalho - Presidente
Nacional na Gestão 2002-2006
Espero ter contribuido nos esclarecimentos.
Atenciosamente,
Lucy Mara Baú
lucymarabau@vegaturbo.com.br
sexta-feira, 18 de março de 2011
Hérnia de disco (pode ou não ter origem no trabalho) confira!
Hérnia discal é a herniação do núcleo pulposo através do anel fibroso, constituindo-se como uma das principais causas de dor lombar (CECIL, 1992). Quando há uma herniação medial, envolve a medula espinhal diretamente, pode haver pouca ou nenhuma dor, ou dor na distribuição radicular bilateral. Sendo que, em muitas vezes, as dores são sentidas em local distantes da herniação do disco (CECIL, 1992).
A hérnia de disco surge como resultado de diversos pequenos traumas na coluna que vão, com o passar do tempo, lesando as estruturas do disco intervertebral, ou pode acontecer como conseqüência de um trauma severo sobre a coluna. A hérnia de disco surge quando o núcleo do disco intervertebral migra de seu local, no centro do disco para a periferia, em direção ao canal medular ou nos espaços por onde saem as raízes nervosas, levando à compressão das raízes nervosas.
Um disco é uma estrutura colocada entre duas vértebras. O disco possui uma área central gelatinosa (núcleo pulposo) circundada por um anel, que mantém esse núcleo no seu interior. O núcleo gelatinoso funciona como um amortecedor. Devido a fatores como seu envelhecimento (degeneração), o anel às vezes se rompe e permite a saída de parte do núcleo. Esse material gelatinoso comprime a raiz nervosa e provoca os sintomas de uma hérnia (de disco).
Existem, normalmente, 31 pares de raízes nervosas que saem da coluna e se distribuem para todo o corpo. O maior nervo do corpo humano (nervo ciático) é formado por cinco dessas raízes. Quando uma delas é comprimida pela hérnia, ocorre dor e outros sintomas.
A maioria das hérnias ocorre na região lombar (perto da cintura), mas também existem hérnias da região torácica e cervical (pescoço).
Sintomas de uma Hérnia de Disco Lombar
Localização da dor Lombar
É geralmente entre L4 e L5 e entre L5 e S1 comprimindo as raízes L5 e S1, respectivamente. Mesmo sendo incomum, há herniação L3 e L4. (CECIL, 1992).
Quadro Clínico
A coluna pode manter-se rígida, a curva lordótica lombar normal pode desaparecer, espasmo muscular pode ser proeminente e a dor exacerbar-se na extensão da coluna e ser aliviada em flexão lenta. A parestesia e a perda sensorial com fraqueza motora no miótomo suprido por aquela raiz, além da diminuição ou ausência de reflexos são evidências de distúrbios neurológicos causados pela hérnia discal.
Quando há elevação da perna estendida em decúbito dorsal pode reproduzir dor radicular. Ao elevar a perna contralateral e houver dor espontânea sugere - se hérnia discal. Pode causar a dor durante a palpação sobre o nervo femoral na virilha ou sobre o nervo ciático na panturrilha, coxa ou glúteos. (CECIL, 1992).
Dor na Hérnia Discal
Por ser a dor o sintoma mais comum nesta patologia, a origem exata da dor localizada não é conhecida, mas pode resultar de compressão do nervo sinovertebral. A dor radicular geralmente aparece depois de ataques repetidos de dor localizada e é percebida como aguda, de forma súbita que pode irradiar da coluna ao longo da distribuição inteira da raiz envolvida ou afetar somente uma parte desta raiz. Ambas as dores, localizada e radicular podem ser aliviadas com o repouso e aumenta com as atividades.
As hérnias podem ser assintomáticas, neste caso herniação para o centro dos corpos vertebrais que delimitam o disco (Nódulo de Schmörl). E podem ser sintomáticas, e quando hérnia para dentro do canal vertebral comprimindo terminações e raízes nervosas. Estas dependem da localização, do tamanho, do tipo e do grau de envolvimento radicular.
Algumas fibras desse feixe terminam na substância reticular do tronco cerebral, e a maior parte se encaminha para o tálamo, terminando no complexo centro basal. Deste, os sinais são transmitidos para outras áreas basais do cérebro e para o córtex sensorial somático. Para a dor do tipo rápido ser bem localizada é preciso que os receptores táteis sejam também estimulados.
Paleoespinotalâmico: Sistema que transmite os sinais dolorosos pelas fibras periféricas de dor lenta do tipo C e ocasionalmente do tipo A. Essas fibras nervosas periféricas terminam nas lâminas I e II das pontas dorsais da medula que juntos são chamados de substancias gelatinosas.
Nas próprias pontas dorsais, os sinais passam por um ou mais neurônios internunciais de fibras curtas antes de chegar à lâmina V (células transmissoras T), onde originam axônios longos que se juntam às fibras da via de dor rápida passando pelo lado oposto da medula e se encaminha para o lado ipsio lateral em direção ao cérebro (GUYTON, 1984).
Dores
Receptores da dor e sua estimulação
Os receptores da dor são as terminações livres (pele, periósteo, paredes arteriais,...). A maior parte das fibras dolorosas pode ser excitada por tipos múltiplos de estímulos (frios, alongamento excessivo, calor,...), que são denominados nociceptores mecânicos, térmico e químico.
A dor rápida é evocada por nociceptores mecânicos e térmicos, enquanto que a dor lenta resulta dos três tipos de nociceptores. Esses nociceptores químicos podem ser estimulados por substâncias químicas que têm grande importância no aparecimento da dor do tipo lenta, tais como: bradicinina, serotonina e prostaglandina (aumenta a sensibilidade).
Os receptores da dor não se adaptam ao estímulo nocivo, fazendo com que o indivíduo permaneça alerta ao estímulo lesivo, que provoca a dor durante todo o tempo que ele persiste.(CECIL, 1992).
Vias de transmissão da dor
As terminações nervosas livres utilizam duas vias: para a dor rápida e em pontada e uma via para a dor lenta-crônica.
Os sinais de dor rápida são transmitidos nos nervos periféricos em direção a medula espinhal por fibras de pequeno diâmetro tipo A (rápidas) e a dor lenta por fibras tipo C. Devido a esse duplo sistema, um estímulo doloroso brusco causa uma sensação dolorosa dupla (rápida - em pontada e em queimação).
Após penetrar na medula espinhal através da raiz dorsal, as fibras da dor vão para o feixe de Lissauer, posterior à ponta dorsal da substância cinzenta da medula espinhal, terminando sobre neurônios localizados nas pontas dorsais, onde há dois sistemas para o processamento dos sinais dolorosos que se dirigem para o cérebro por meio de duas vias:
Neoespinotalâmico: As fibras rápidas de dor do tipo A transmitem principalmente os sinais dolorosos mecânicos e térmicos. Elas terminam na lâmina I das pontas dorsais (lâmina marginal), onde excitam os neurônios de segunda ordem, os quais originam longas fibras que cruzam para o lado oposto da medula pela comissura anterior e se dirigem para o cérebro pelas colunas ântero-lateral.
Opiáceos endógenos
Em 1975, descobriu-se que no sistema nervoso central existem receptores para opiáceos endógenos (endorfina, encefalina e substância P) em altas concentrações, especialmente em áreas identificadas por Melzak e Will e em áreas associadas com nocicepção como importantes na inibição dolorosa: tálamo sistema límbico, substância cinzenta periaquedutal e substância gelatinosa, (UMPHRED, 1994).
Como o processo de protusão do disco intervertebral e as rupturas das fibras pressionam as raízes nervosas coluna, isto faz com que o portador de Hérnia de Disco sinta algo na coluna como se estivesse uma faca compreendendo o individuo do pé a coluna vertebral.
O paciente com hérnia discal lombar apresenta dor ao longo da perna, originando-se na região lombar ou nas nádegas. Esta dor limita o paciente a se curvar ou levantar para uma posição completamente vertical sem um certo grau de desconforto.
A história do paciente sobre o início da herniação do disco nem sempre é um relato sobre causa e efeito. Um esforço violento pode ter precedido imediatamente o início da lombalgia ou da dor na perna, mas muitas vezes o esforço é fraco ou nem lembrado. Pode haver um relato de crises leves e curtas, porém recorrentes, de lombalgia com ou sem irradiação na perna. As crises anteriores podem ter sido violentas, demandando dias ou semanas de repouso ou hospitalização. O paciente pode lembrar que estas crises o faziam ficar "torcido para o lado", curvado para frente, ou incapaz de ficar em pé corretamente. A dor piorava ao se curvar, tossir ou espirrar. Todos estes sintomas implicam numa prévia irritação da raiz nervosa, provavelmente devido a uma hérnia de disco.
Além disto, quem possui a Hérnia de Disco, sente dores e parestesia. As hérnias discais são classificadas em cervicais, dorsais e lombares, de acordo com segmentos na coluna onde a hérnia se desenvolveu. Agora, de acordo com a localização das hérnias, estas podem ser classificadas também quanto a sua localização, estas são medianas, para-medianas, foraminais ou extra-foraminais, ocorrendo:
dor nas costas há meses;
Após esse período, aparece dor numa das pernas;
Dormências e diminuição da força nesta perna, com dificuldade para caminhar;
Com o passar dos meses, o paciente pode notar atrofia na musculatura desta perna;
Dependendo do tamanho da hérnia, e se ela for central, ambas as pernas podem ser acometidas;
Causas
Fatores Etiopatogênicos:
Traumas, infecções, malformações congênitas, doenças inflamatórias e metabólicas, neoplasias, distúrbios circulatórios, fatores tóxicos, fatores mecânicos e psicossomáticos.(SAMARA, 1985).
A hérnia de disco é causada pelo processo de protusão do disco intervertebral por rompimento de suas fibras. Com isso há o risco de pressionar as raízes nervosas no canal vertebral ou infeccionar ou inflamar. Estas lesões, conforme a localização em que se estabelecem, causam os sintomas da Hérnia com dores.
O disco intervertebral é um composto tecido fibrocartilaginoso na formação de fibras concêntricas e suporta e amortece as cargas que recaem sobre a coluna vertebral. Essas fibras guardam em seu centro um líquido gelatinoso e pulposo.
Trauma agudo à região cervical ou lombar, de intensidade suficiente para romper o AF protetor, por exemplo, uma queda Desgaste ao longo do tempo, por má postura, excesso de peso, ou disfunções biomecânicas não corrigidas.
A herniação pode resultar de forças excessivas, esforços repetitivos e tensão prolongada sobre o mecanismo hidráulico ou a presença de um anel defeituoso. Podem também ser encontrados os seguintes fatores ou a combinação deles: esforço anormal sobre mecanismo normal, esforço normal sobre mecanismo anormal, esforço normal sobre um mecanismo normal quando está despreparado para aceitar o esforço.
"Dois mecanismos tentam explicar a maior incidência das anormalidades observadas na parte anterior dessas apófises nos segmentos torácico e lombar da coluna vertebral: o primeiro, por herniação discal intervertebral, como nos nódulos de Schmori, e o segundo, na osteocondrose de Osgoodschlatter". "As forças de tração atuam na porção anterior da coluna lombar por contração do diafragma, atuando em sentido cranial. Esportes que exigem extensão forçada desse segmento vertebral apresentam maior incidência de lesões nas apófises vertebrais".
"Esse fato tem sido descrito em ginastas, tenistas, jogadores de futebol e participantes de luta romana, entre outros".
Tratamento
O tratamento é feito com o objetivo de restabelecer o equilíbrio da coluna comprometido com o rompimento da estrutura discal.
Há dois tipos de tratamento para a Hérnia:
O tratamento tem o objetivo de restabelecer a estabilidade da coluna vertebral comprometida com a ruptura da estrutura discal. Não basta sedar a dor, mas sim restabelecer o equilíbrio da unidade funcional. O tratamento pode ser conservador como repouso, bloqueio anestésico, uso de analgésicos e antiinflamatórios, calor, fisioterapia e reeducação através de exercícios corporais.
Já a cirurgia é aconselhada para garantir o restabelecimento da resistência e estabilidade da coluna vertebral. Sendo esta uma estrutura que suporta grandes cargas, apenas a retirada da hérnia não alcança esse objetivo principal, sendo necessário à fixação dos elementos operados.
Assim, cirurgias de apenas ressecção parcial ou total do disco, estão fadadas ao descrédito, pois em seus resultados a médio e longo prazo os pacientes revelam-se incapacitados para exercer atividades físicas e, na maioria das vezes, há uma reincidência do quadro álgico.
Quando a hérnia ocorre na região cervical, a dor é uma cérvico-braquialgia, ou seja, inicia-se no pescoço e se irradia pelo braço. Além da dor, pode haver alterações da sensibilidade (parestesia).
Tratamento Fisioterapêutico
Objetivos
Recuperar a função, desenvolver um plano de assistência a saúde da coluna e orientar o paciente sobre como evitar recorrências de protusão de disco.
Com a fisioterapia, Adquirimos liberação, relaxamento da musculatura contraturada, fortalecimento dos músculos abdominais e da região dorsolombar e desenvolvimento de apoio muscular ao redor da coluna.
Tratamento Passivo
Calor: utilizar calor superficial para preparo para a massagem.
Massagem: a massagem deve ser aplicada na região cervical, lombar e ombros. A massagem sub-aquática também é recomendada.
Eletroterapia: as correntes dinâmicas, as correntes de interferência e o ultra-som devem ser aplicados nesses pacientes.
Tratamento Ativo
Pacientes que apresentam sintomas graves devem permanecer em repouso no leito e realizar apenas caminhadas curtas em intervalos regulares. A caminhada provoca uma extensão lombar e estimula o mecanismo dos líquidos, promovendo diminuição do edema no disco e nos tecidos conectivos. Se o paciente não conseguir permanecer ereto, deverá utilizar muletas, que melhoram a postura, evitando a postura inclinada para frente.
Para pacientes que não conseguem realizar flexão repetida, devemos evitar esse movimento e enfatizar o tratamento em movimentos de extensão. Procedimentos: em decúbito ventral, colocar travesseiros no tórax do paciente e ir aumentando progressivamente a quantidade de travesseiros até o paciente conseguir se apoiar nos cotovelos. O paciente deve permanecer nessa posição de 5 a 10 minutos, para promover a extensão, permitindo o deslocamento do disco com subseqüente centralização ou diminuição dos sintomas. Se o paciente tolerar esse movimento, deverá realizá-lo várias vezes ao dia.
Para corrigir desvios laterais, procedimento: "coloque o paciente em decúbito lateral, com o lado do desvio torácico para baixo. Um pequeno travesseiro ou rolo de toalha é colocado sob o tórax. O paciente permanece nessa posição até que a dor centralize; então vira para o decúbito ventral e começa a fazer extensão passiva com flexões de braço em decúbito ventral".
Quando o paciente iniciar os movimentos de flexão, ele deve realizar exercícios de protusão anterior. Procedimento: em decúbito dorsal o paciente traz os joelhos até o tórax e mantém essa posição durante alguns minutos, essa posição deve ser repetida várias vezes e progredir, realizando o movimento sentado e em pé, esses exercícios de flexão da coluna diminuem a dor porque alargam os forames.
"A tração pode ser tolerada pelo paciente durante o estágio agudo e tem a vantagem de alargar o espaço discal e possivelmente reduzir a protusão nuclear diminuindo a pressão no disco, ou colocando tensão no ligamento longitudinal posterior".
Orientar o paciente sobre percepção postural, estabilização, exercícios de fortalecimento de tronco, e aumento da resistência à fadiga; além de recomendar exercícios de fortalecimento de membros inferiores para dar suporte ao corpo e para usar o mecanismo corporal. Também devem ser fortalecidos os membros superiores para desviar a sobrecarga do tronco.
Avaliar as atividades de vida diária (AVDS) do paciente, e verificar se elas interferem na patologia, orientar o paciente a evitar posturas de flexão, mas se não for possível, a cada meia hora deverá realizar inclinação da coluna para trás, evitando a progressão dos sintomas.
Tratamento Contra Indicado
Evitar posições ou exercícios que provocam dor, esses devem ser evitados ou substituídos por outros, progredindo gradativamente, respeitando o limite de dor e a evolução do paciente.
Prevenção
O paciente deve evitar qualquer postura por tempo prolongado, realizar freqüentemente exercícios para manter a ADM normal, gerando uma postura equilibrada.
Evitar hiperestender o pescoço ou deixar a cabeça numa posição protraída ou em inclinação para frente por períodos prolongados. Realizar exercícios de fortalecimento, para evitar fadiga, muscular, fornecer um suporte para a coluna lombar, evitando o reaparecimento dos sintomas.
Retorno a Atividade
O paciente só poderá retornar às atividades quando estiver totalmente assintomático.
O paciente irá retornar as suas atividades gradativamente, iniciando apenas com trabalhos para sua readaptação e posteriormente, retornando à sua atividade normal.
Felizmente, na grande maioria dos casos, as dores não são devidas a problemas graves, e ficam curadas com um tratamento simples e alguns cuidados, mas é necessário se fazer um diagnóstico correto para que se possa instituir um tratamento eficaz e adequado ao caso. Às vezes se precisa repouso e suspensão de atividades físicas e até profissionais, e também o uso de medicamentos específicos para combater a dor, inflamação, contratura muscular e compressão de nervos, se estiver presente. Medidas domésticas como gelo em alguns casos e compressas em outros, podem ser útil, um programa adequado de fisioterapia também pode ser prescrito, a fim de promover o fortalecimento muscular de suas costas e abdome, exercícios de alongamento e postura e muitas vezes, R.P.G. (Reeducação Postural Global). Alguns casos mais graves dependendo da patologia, idade e condições clínicas do paciente, pode necessitar tratamento cirúrgico, para remoção de hérnias, tumores, correção de fraturas, escoliose severa, estabilização de listeses etc.
Estar fisicamente ativo não significa exercitar-se até o ponto de ficar com o corpo dolorido. Cada dia mais, os especialistas sugerem que despender pouco tempo em alguma atividade física traz benefícios para seus ossos, reduz dor nas articulações e nos músculos, aumenta a mobilidade e equilíbrio, diminuindo conseqüentemente o risco de queda e fraturas e, além disso, desacelera a perda de massa óssea, inevitável com o avançar da idade. No entanto, do mesmo modo que é importante manter-se ativo, é fundamental fazê-lo de maneira segura. Desse modo, algumas dúvidas surgem e as principais são abordadas a seguir.
Se há uma condição crônica afetando seus músculos ou articulações, a falta de exercícios físicos pode piorá-la, ou pelo menos tornar mais difícil conviver com ela. Naturalmente, não deverá se exercitar durante uma crise, ou executar exercícios que causem dor em alguma parte de seu corpo, mas adotar um programa de atividade regular, como natação ou hidroginástica, só trará benefícios.
Somente trinta minutos diários de atividade física moderada são suficientes, sendo que esse tempo pode ser dividido em quinze minutos pela manhã e quinze minutos à tarde. A atividade física não deve ser vigorosa. Na realidade, é melhor a atividade moderada e mesmo a de baixa intensidade do que não se exercitar. Parando de se exercitar, os benefícios adquiridos começam a desaparecer em duas semanas e se perdem por completo em oito meses. Lembrando que nunca é tarde para começar a exercitar-se. A atividade física é especialmente importante para pessoas idosas, podendo ajudá-las a obter maior independência.
Em geral, pessoas com problemas de dor nas costas, nos ossos e articulações evitam a atividade física, por temerem a dor. Com o início regular de exercícios, pode ocorrer alguma dor nos músculos, mas ela desaparecerá à medida que sua atividade for se tornando regular. Comece os exercícios lentamente, com poucas repetições e vá gradualmente aumentando.
Correções Posturais
Orientação Postural
A postura é um fator importante no dia a dia, para que possamos evitar as dores musculares e articulares. A má postura por si só causa dor, ainda mais se estamos realizando uma tarefa em situação de má postura, dormindo em colchão inadequado, e pior ainda, em posição incorreta. Situações no dia-a-dia podem evitar diversos fatores que podem gerar lesões ou desvios que, juntamente com a dor, propiciarão desconfortos e problemas futuros. A má postura pode ser evitada com simples atitudes que serão listadas abaixo:
Ande o mais ereto possível, (imagine-se caminhando equilibrando um livro na cabeça) endireite seu corpo, olhe acima do horizonte ao andar.

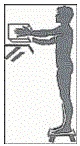
Evite dobrar o corpo quando, estando em pé, realizar um serviço sobre uma mesa, balcão, bancada, levante o que está fazendo.
Quando estiver sentado, não cruzar as pernas, manter as costas retas, usar todo o assento e encosto.

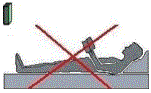
Dormir sempre de lado, com as pernas encolhidas, travesseiro na altura do ombro, não muito macio que mantenha a distância do colchão, usar colchões com densidade adequada a seu peso e altura. (D 23, 28, 33, etc) Para casais, existem colchões com densidades diferentes em cada lado.(D 28 com D 25, D 33 com D 28 etc) Cama com estrado firme, e que não deforme com o seu peso.

Evitar levantar pesos do chão, acima de 20 % do seu peso corporal, abaixe-se como um halterofilista.
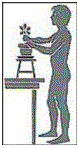
Não colocar pesos acima dos ombros e cabeça em prateleiras altas, use um banco.
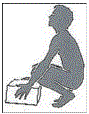
Não carregue bolsas pesadas inutilmente, durante o dia todo. Não carregue bolsas de um mesmo lado, divida o peso, carregando com os dois braços.

Evitar torções do pescoço ou do tronco, evite assistir TV e ler na cama.
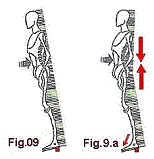
Evitar uso prolongado de sapatos altos, eles além de provocar dores nas costas por interferir no centro de equilíbrio do corpo (fig. 9)e conseqüente esforço muscular para equilibrar, (fig.9.a) também sobrecarregam a parte anterior no pé, provocando (especialmente se forem do tipo "bico fino") ou piorando o joanetes, provocando dores por sobrecarga nas cabeças dos metatarsianos (ossos da parte anterior do pé) e também tendinites.
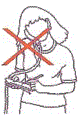
Evitar atender ao telefone ao mesmo tempo em que realiza outras tarefas, provocando torções excessivas e desnecessárias no tronco.
Alongamentos

Deitada com os pés apoiados no chão e a coluna lombar encostada no apoio. Entrelaçar os dedos e levar os braços esticados em direção oposta ao corpo. Mantenha o alongamento por 10 segundos e relaxe.

Em pé mantendo os pés ligeiramente afastados e joelhos soltos, solte o corpo para frente sem tensões. Sinta o alongamento dos músculos posteriores da perna e coluna. Mantenha o alongamento por 15 segundos e volte à posição inicial, endireitando o corpo de baixo para cima, sendo a cabeça a última parte a se endireitar.

Em pé, quadril encaixado, joelhos soltos, leve os braços estendidos para cima. Mantenha o alongamento por 10 segundos e relaxe.

A partir da posição inicial do exercício anterior, incline o corpo para um lado. Mantenha o alongamento por 10 segundos e relaxe. Faça o mesmo para o outro lado.

Deitada com as pernas flexionadas e com os pés apoiados no chão. Certifique-se que a coluna lombar esteja totalmente encostada no apoio. Com o auxílio de uma toalha em volta de um pé, estique uma das pernas de forma que a coxa fique em ângulo reto com o quadril. Os músculos do pescoço e ombros devem permanecer relaxados. Sinta o alongamento dos músculos posteriores da coxa e da barriga da perna. Mantenha o alongamento por 15 segundos e relaxe. Repita o exercício com a outra perna.
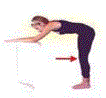
Incline o corpo e apóie os braços sobre uma mesa, mantendo o quadril fletido, joelhos soltos e a região lombar reta. Estenda os joelhos suavemente. Certifique-se que sua coluna esteja reta, pois este exercício mal feito poderá afetar a sua coluna. Mantenha o alongamento por 20 segundos e relaxe, levantando o corpo lentamente, de forma que a cabeça seja a última a se endireitar.
Bibliografia
ADAMS, J.C.;HAMBLEN, D.L. Manual de fraturas e lesões articulares. 10. Edição. Porto Alegre: Editora Artes Médicas. 1994. Do à sua atividade normal.
BARROS, Tarcísio E. P. e outros. Lesões da Coluna vertebral nos esportes. Revista Brasileira de Ortopedia, São Paulo, v. 30, nº 10, Outubro, 1995.
CAILLIET, R. Lombalgias: síndromes dolorosas. São Paulo: Editora Manole: 1979 ·p.96- 111.
EITNER, D.; e outros. Fisioterapia nos esportes. São Paulo: Editora Manole, 1984.
KISNER, C.; COLBY, L.A. Exercícios Terapêuticos: fundamentos e técnicas. 3a. Edição. São Paulo: Editora Manole. 1998.
MELLION, Morris B. e col. Segredos em medicina desportiva. Porto Alegre: Editora Artes Médicas. 1997.
CLÍNICA MAYO. Guía de autocuidados (Soluções a los problemas cotidianos de saúde). España, Plaza & Janés, 1999.
BERKOW, Robert; BEERS, Mark H. et al, Manual Merck de informação médica para o lar. Barcelona, Océano, s/f.
Manual Diagnóstico e Estatístico de Transtornos Mentais. Diretor geral da edição: Pierre Pichot, Editora Artes Médicas, 1995.
KAPLAN, Harold I.; SADOCK, Benjamin J. et al, Manual de Psiquiatria, Porto Alegre, Artmed Editora, 1998.
BISCHOFF RJ, RODRIGUEZ RP, GUPTA K, et al: A comparison of computed tomographymy elography, magnetic ressonance imaging and myelography in the diagnosis of herniated nucleus pulposus and spinal stenosis. J. Spinal Dis 1993; 6: 289-295.
LONG DM: Decision making in lumbar disk disease. Clin Neurosurg 1991; 39: 36-51.
SHVARTZMAN L, WEINGARTEN E, SHERRY H, et al: Cost effectivenees analysis of extended conservative therapy versus surgical intervention in the management of herniated lumbar intervetebral disc. Spine 1992; 17: 176-182.
SOTIROPOULOS S, CHAFETZ N, LANG P, et al: Differentiation between postoperative scar and recurrent disk herniation: Prospective comparsion of MR, CT and contrast enhanced CT. AJNR 1989; 10: 639-643.
CECIL. "Tratado de Medicina Interna" 2o Edição. São Paulo, 1992.
GUYTON, A.C. "Tratado de Fisiologia Médica".6º- edição,Rio de Janeiro,1984.
O'SULLIVAN, S.B. & SCMITZ, T.J. "Fisioterapia - Avaliação e Tratamento" . 2o Edição. Manole. São Paulo, 1993.
RODRIGUES, E.M. & GUIMARÃES, C.S. "Manual de Recursos Terapêuticos" Revinter. Rio de Janeiro, 1998.
UMPHRED, D. A. "Fisioterapia Neurológica". 2o edição. Manole, 1994.
quarta-feira, 16 de março de 2011
Investir em ergonomia aumenta a produtividade e reduz custos

Dados da Previdência Social mostram que cerca de 90% dos trabalhadores que se afastam por algum benefício são por doenças osteomusculares e sofrimento mental. Atualmente as empresas têm em seu quadro um grande contigente de pessoas se afastando por esses problemas. Fonte: odiario.com |
Osteoartrose / osteoartrite / Artrite...


Está entre os problemas médicos mais freqüentes em pessoas de meia idade e idosos, além de uma das causas mais comuns de incapacidade da maioria dos pacientes.
A osteartrose, segundo o ortopedista, Dr. Alexandre de Paiva Coura, é mais comum nas mulheres e 60% das pessoas acima de 35 anos de idade relatam os seus sintomas que geralmente variam da rigidez articular ocasional e de dor intermitente associada com dor profunda constante. Os casos mais graves mostram deformidades mutilantes com instabilidades articulares.
"Tal deterioração não só diminui a qualidade de vida, mas também causa significativo impacto na economia", acrescenta.
Ela pode afetar uma articulação ou várias articulações, sendo as mais freqüentes aquelas que acontecem nos pés, joelhos, quadril, coluna vertebral e mãos. De uma maneira geral, 60% a 90% das pessoas acima de 65 anos de idade tem comprovadamente osteoartrose comparadas com menos de 5% das pessoas entre 15 e 44 anos e 25% a 30% entre as idades de 45 a 64 anos.
De acordo com o ortopedista, a causa é freqüentemente desconhecida e não há cura para ela, porém o diagnóstico precoce e o tratamento podem minimizar os sintomas e ajudar os pacientes a terem uma vida ativa. "É uma conseqüência inevitável da idade".
O rápido e indolor movimento necessário para as atividades diárias, a recreação e trabalho resultam da ação dos músculos através das articulações. Mesmo atividades aparentemente simples como girar uma maçaneta requer um movimento controlado e eficiente de mais de vinte articulações. Jogar voleibol ou basquete requer um movimento de cem articulações, exemplifica o médico.
As superfícies articulares congruentes são cobertas com cartilagens e suportadas pelos ossos subcondrais, pelas cápsulas articulares e por ligamentos que unem os ossos. Algumas articulações ainda têm densos tecidos fribosos, os meniscos que funcionam como amortecedores e importantes paranutrição da cartilagem.
Características
As características biomecânicas das articulações incluem a estabilidade durante o movimento, a lubrificação da articulação que permite o deslizamento com baixa fricção e a distribuição de carga ao longo da articulação.
Em muitas articulações, as forças geradas pelas contrações musculares são importantes no entendimento do desgaste articular. O comportamento elástico da cartilagem, dos meniscos e do osso subcondral ajuda a distribuir as cargas compressivas, mas este mecanismo pode rapidamente vir a falhar se os músculos não absorverem a maioria das pressões compressivas aplicadas às articulações, contribuindo para a degeneração articular.
O líquido que lubrifica as articulações, acrescenta o especialista, é produzido por uma membrana que envolve as articulações chamadas de membrana sinovial de característica amarelo viscosa. A cartilagem é desprovida de nervo que se encontram nos ligamentos e cápsulas articulares (são os mecano receptores) que sentem a quantidade de carga e promovem a resposta muscular a esta, evitando danos à articulação, explica. Segundo Dr. Alexandre, a osteoartrose sem causa esclarecida é chamada de primária ou idiopática, sendo a mais comum e, quando se conhece a causa é dita secundária.
A doença degenerativa articular tem maior possibilidade de desencadear nas pessoas anormalidades de anatomia ou da função articular, displasia da articulação, falta de alinhamento, instabilidade articular, distúrbios articulatórios ou inervação muscular e esforço muscular inadequado ou super desempenho. Nessas pessoas submeter a cargas maiores do que as atividades diárias normais, principalmente se envolvida com impacto repetitivo ou torção, pode aumentar ainda mais o risco.
O índice de degeneração articular varia entre os indivíduos e as articulações e as alterações do osso subcondral (que fica abaixo da cartilagem) e leva a formação de cavidades ósseas semelhantes a cistos levando a formação de osteófitos (bico de papagaio). Com o tempo, os ligamentos, cápsulas e músculos tornam-se contraídos levando a uma diminuição do uso da articulação e a redução na faixa de movimento, o que causa uma atrofia da musculatura ao redor da articulação.
De acordo com o médico, o diagnóstico é feito pelo exame clínico minucioso, pela radiografia simples, embora nem sempre a apresentação clínica da doença corresponda aos sinais radiográficos, a tomografia computadorizada e a ressonância magnética não são necessários para se estabelecer o diagnóstico. Existem métodos com potencial para detectar a degeneração da cartilagem em estágio precoce e que são a mensuração dos níveis de proteoglicanos da cartilagem e de fragmentos de colágeno no líquido sinovial, sangue e urina.
O principal sintoma clínico é a dor que no início aparece após os esforços físicos e nos casos avançados pode despertar o paciente durante o sono, rigidez matinal com a duração aproximada de 30 minutos, contraturas musculares, fadiga generalizada são outros sintomas. O envolvimento articular usualmente não é simétrico. As articulações mais acometidas são: joelho, mão, quadril, coluna vertebral.
Programa de tratamento
O início do programa de tratamento pode fazer diferença significativa na qualidade de vida do paciente, enfatiza o médico. Medidas simples como a redução de atividades físicas que produzam impactos mantendo-se ou melhorando-se a força muscular e a utilização de analgésicos moderados ou antiinflamatórios são indicados.
Na osteoartrose moderada, o médico aconselha o uso da fisioterapia, muletas, bengalas associadas com a perda real de peso, manutenção da mobilidade da articulação afetada com exercícios de baixo impacto, como por exemplo, a hidroginástica. Estes exercícios beneficiam também aqueles pacientes com indicação de cirurgia.
A infiltração intra-articular de corticosteróides aliviam a dor e podem melhorar a função, embora estudos controlados mostram que a melhora é somente ligeira, melhor do que se observa com placebo e dura não mais que umas poucas semanas. Injeções repetidas podem também acelerar a degeneração articular.
O tratamento cirúrgico compreende as técnicas que tentam preservar ou restaurar a superfície da cartilagem articular, realinhar as articulações, fundir as articulações ou substituí-las por próteses (articulações sintéticas, sua maioria de uma liga de metal associado com plástico de altíssima densidade e resistência), como exemplo, a artroscopia para limpeza, osteotomias para realinhamento, as artrodeses (fusão articular) e as próteses do quadril e do joelho mais comuns em nosso meio.
Ainda estão em estudos, os implantes de células cartilaginosas por via cirúrgica e a genética através de um vírus "infectado" com o gen da cartilagem que "infecta" a pessoa e como no processo de vacina induz a formação e nova cartilagem, finaliza o especialista.
Copyright © 2000 eHealth Latin America
quarta-feira, 9 de março de 2011
Síndrome do impácto do ombro

Prof. Dr. José Knoplich
Segundo as estatísticas o ombro é a terceira articulação mais importante em relação às patologias osteomusculares, que causam problemas de afastamento do trabalho e de queixas que afetam a qualidade de vida das pessoas.
Com a dificuldade de definir os quadros clínicos nas diversas afeções específicas dessa região, o conjunto dos distúrbios do ombro passam a receber o nome genérico de bursites. Desde 1983, foi descrita uma alteração anatômica que causa uma síndrome específica que para ser resolvida deve-se em muitos casos recorrer à cirurgia. É a síndrome do impacto, que é pouco conhecida.
Introdução
De 38,5 milhões de consultas realizadas durante o período de 1995-1996 nos Estados Unidos, 5,3% foram ao consultório do ortopedista, mas que correspondia a 28.3% de todos os acidentados. As razões mais freqüentes das consultas foram queixas sobre joelhos, visitas de pós operatório, problemas de coluna e do ombro.
De 1.546 pessoas que responderam a um questionário, na Inglaterra sobre as dores que sentiram nas articulações na última semana; 30% responderam que tiveram dor na coluna, 21% no pescoço e 20% nos ombros.
Dentre os 20,5 milhões de aposentados por invalidez nos Estados Unidos, em primeiro lugar estão as afecções da coluna, em segundo o joelho e em terceiro o ombro. Existem pois uma série de fatores ligados a patologia do ombro resultantes de degenerações, infecções, traumatismos e atritos causados pelo trabalho e o esporte que são rotulados como sendo "bursite" do ombro, na fase aguda. Termos, como Duplay, tendinite, bursite, calcificação, periartrite etc., têm como base apenas a descrição dos sintomas, a dor e a incapacidade funcional do ombro mas não caracterizam o verdadeiro problema ou suas causas. As queixas crônicas do ombro que são incluídas nessas denominações genéricas são: a síndrome do impacto, ombro congelado e tendinite do bíceps.
Síndrome do Impacto
Frost e colaborador analisam o risco da síndrome do impacto em 1.591 trabalhadores que usavam o ombro intensamente no seu trabalho de açougueiro num período de 1986 a 1993, encontraram um índice de prevalência de 5.27(95% intervalo de confiança (IC), 2.09 a 12.26) entre os que estavam trabalhando, na ativa, e 7.90 (95% CI, 2.94 to 21.18) entre os trabalhadores já aposentados. Os autores concluem que o trabalho intenso com o ombro, acumula traumatismos com o passar dos anos que aumentam os riscos de surgir a síndrome do impacto, em pessoas anteriormente sem queixas (3)
A síndrome do impacto, descrita em 1927 só foi entendida e estadiada em 1983 por Neer,(1). Consiste no choque da grande tuberosidade do úmero, tendão do supra-espinhal e a cabeça longa do bíceps de encontro ao arco córaco-acromial, no movimento de elevação do braço. As estruturas do manguito rotador, a cabeça longa do bíceps e a bursa subacromial são continuamente comprimidos pela porção anterior e inferior (terço anterior) do acrômio, pelo ligamento córaco-acromial e pela articulação acrômio clavicular. Essa síndrome é confundida com a "bursite" e outros designações, sendo que em inglês é designada de "impingement syndrome". Neer(1) também delineou as normas para seu tratamento e diagnóstico, através de radiografias com posicionamento especial do membro superior e ombro que permite uma correta avaliação do quadro fisiopatólogico e até ergonômico da articulação.
O tratamento dessa síndrome consistia, antes dessa nova concepção em repetidas infiltrações ora no tendão, na articulação gleno-umeral ou na bolsa subacromial, acompanhadas de medidas fisioterápicas como a "roda de ombro", sem qualquer fundamentação científica. O paciente, assim como o clínico e até o ortopedista e o reumatologista tinham uma resignação, frente ao freqüente insucesso dessas medidas.
Quando alguém eleva o braço acima da cabeça, a parte final do tendão do supra-espinhal, denominada de área crítica, é espremida (apertada, comprimida) entre duas estruturas rígidas, a grande tuberosidade do úmero e a porção ântero-inferior do acrômio junto com o ligamento córaco-acromial.
Em algumas pessoas existem certas altercações anatômicas na grande tuberosidade ou no arco córaco-acromial, que com o passar do tempo acabam levando a um processo crônico irritativo, que se traduz clinicamente por dor na região antero lateral do ombro, durante o movimento de elevação do braço; esta entidade é chamada de "síndrome do impacto".
Sinais clínicos
Clinicamente, a síndrome do impacto se caracteriza por ser evolutiva e foi dividido em três fases: na primeira, surge edema e hemorragia do tendão, ou seja, uma tendinite aguda cuja dor aparece apenas durante a atividade física; na segunda fase, já aparece a fibrose do tendão, com a dor manifestando-se durante e após a atividade física, persistindo à noite; na terceira fase, de rotura do tendão do manguito rotador, além da dor, surge uma disfunção progressiva.
As manobras propedêuticas mais importantes para o diagnóstico são a "manobra de Neer" ou "teste do impacto", que consiste na elevação passiva do braço em rotação interna, em que o doente deve referir dor, e a "manobra de Jobe", feita com o paciente exercendo força contra a pressão do examinador, segurando os braços em 90 graus de elevação e rotação interna. Esse teste pode ter três resultados: fase 1- força normal sem dor; fase 2 -força normal com dor e fase 3- força diminuída com dor já há lesão do manguito rotador.
Diagnóstico por imagens
Radiograficamente, pode-se avaliar o arco córaco-acromial através de duas incidências, descritas: A primeira é chamada de céfalo-caudal e é feita com uma incidência simples antero posterior de ombro, com a ampola inclinada 30 graus no sentido caudal; identifica-se o chamado "esporâo do acrômio", ou seja, o excesso de acrômio ântero-inferior. A incidência de Neer, chamada de "túnel do supra-espinhal", é feita como um perfil de escápula, com a ampola inclinada de 15 a 25 graus no sentido caudal, e mostra bem o formato do acrômio. Na avaliação do estado dos tendões do manguito rotador, podem ser utilizadas uma pneumoartrografia de ombro, ultra-sonografia ou ressonância nuclear magnética. A ultra-sonografia por ser prática, barata, não invasiva e bastante precisa, é o exame mais adequado para o diagnóstico.
Huang e colaboradores radiologistas americanos (4) estudaram em 108 ombros de pacientes sintomáticos com diagnóstico de portadores de doenças do manguito rotador do ombro. Os autores procuraram correlacionar as imagens das alterações da grande tuberosidade da radiografia simples se tinham correspondência na ressonância magnética com lesões do manguito.
Três radiologistas independentes reviram as ressonâncias que apresentavam na grande tuberosidade umeral imagens de espessamento cortical, esclerose subcortical e lesões semelhantes a cistos. O acordo intra observacional dos três radiologistas foi de fraca a média concordância com valores Kapa variando de 0.06 a 0 .41. Os autores concluem que essas três alterações encontradas na grande tuberosidade não estão associadas a doenças do manguito rotador tendo um valor preditivo baixo de 14 a 48%.
Etiologia
Dentre as causas da síndrome do impacto, a mais freqüente é o chamado esporâo ântero-inferior do acrômio, que provavelmente surge por tração do ligamento córaco-acromial ao longo do tempo. Classifica-se o formato do acrômio em três tipos, plano, curvo e "em gancho", relacionando principalmente os dois últimos tipos com a gênese da síndrome do impacto.
As dores na face anterior do ombro em nadadores tem sido diagnosticado como síndrome do impacto, devido a enorme quantidade de vezes que realizam o movimento com o ombro causando uma tendinite do manguito, mas vários autores admitem que deve haver uma concomitante instabilidade gleno umeral que deve participar do processo devido a um desequilíbrio muscular da região(5).
Nesses casos deve ser feito reabilitação funcional intensa e se não resolver deve-se fazer uma descompressão cirúrgica sub acromial e se as dores persistirem deve-se fazer, uma reconstrução capsulolabral anterior. A curto e longo prazo esses procedimentos são de pequeno sucesso em nadadores de elite.
A prevenção é ainda a melhor conduta, evitando-se o traumatismo e fazendo exercícios de resistência nos nadadores pré-adolescentes, além de estimular o equilíbrio muscular em volta das articulações gleno umeral e escapulo torácica.
Tratamento cirúrgico
A tentativa de resolver a síndrome do impacto pela artroscopia não teve muito sucesso(6).
Grande número de relatos na literatura tem confirmado a eficácia da acromioplastia ântero-inferior no tratamento da síndrome do impacto.(7) O grupo de ombro do Departamento de Ortopedia e Traumatologia da Santa Casa de São Paulo, de julho de 1987 a junho de 1991, operaram 139 ombros (135 pacientes), com o diagnóstico da síndrome do impacto, associada ou não à lesão do manguito rotador. A idade média foi de 50 anos (variando de 19 a 72), sendo 28 homens e 107 mulheres (proporção de 4 para 1).
O membro não dominante foi operado 32 vezes (23%). Todos os pacientes foram avaliados no pré-operatório com radiografias simples, para se determinar o tipo e o formato do acrômio através de duas incidências, ântero-inferior e o túnel do supra-espinhal.
Cecchia e colaborador (2) encontraram nesses pacientes: dois acrômios tipo 1, 86 acrômios tipo 2 e 36 acrômios tipo 3, "Os acramiale" e outras anomalias foram encontrados em quatro ombros.
Apenas 18 ombros (13%) apresentavam calcificações visíveis aos raios-X.
Vários autores demonstraram que a forma do acrômio realmente tem importância na gênese da síndrome do impacto. O estado do manguito rotador, foi avaliado no pré-operatório através de uma pneumoartrografia ou de uma ultra-sonografia, sendo esta última, a que se mostrou mais precisa (88% contra 66%).
Todos os pacientes foram submetidos a tratamento clínico fisioterápico, prévio à cirurgia, de três a seis meses, porém sem melhora.
Os primeiros 30 casos foram operados utilizando-se a via de acesso ântero-lateral com abertura em "L" do deltóide anterior e sua ressutura, tendão a tendão. Os restantes 109 casos foram abordados pela modificação da via de acesso, com soltura mais lateral do deltóide, divulsão lateral e reinserção do músculo ao acrôrnio anterior com pontos transósseos, o que da maior segurança no pós-operatório imediato e uma firme fixação do tendão ao acrômio após a cicatrização.
Os autores fizeram 11 (8%) ressecções de "os acromiale" e 42 (30%) do extremo distal da clavícula, (que foi ressecada como tempo complementar à cirurgia) apenas nos pacientes que apresentem especificamente dor nessa articulação ao exame clínico pré-operatório, não importando o aspecto radiográfico como parâmetro indicativo de ressecção.
Em 73 ombros com média de seguimento de 18 meses, foram divididos baseados no estado do manguito rotador visto no ato cirúrgico em três grandes grupos: sem sutura (grupo A), com sutura (grupo B) e debridamento do manguito rotador(grupo C).
No grupo A, com 42 ombros, o resultado foi bom em 34 ombros, regular em cinco e mau em três. No grupo B com 23 pacientes, em 20 o resultado foi bom, mau em um caso e dois pacientes não retomaram ao controle. Em 12 ombros, do grupo C com prognóstico reservado, quatro foram bons, um regular, quatro maus resultados e três pacientes não retornaram ao controle. Concluem os autores que:
1) Na falha do tratamento clínico por três a seis meses, a cirurgia não deve ser protelada, pois com o tempo a lesão do manguito pode se agravar e, conseqüentemente, o índice de bons resultados diminuir;
2) A desinserção pós-operatória do deltóide pode ser evitada, em quase todos os pacientes, por uma técnica cirúrgica acurada e um acompanhamento cuidadoso no pós-operatório precoce;
3) A recidiva da dor pré-operatória geralmente se deve a uma res-secção insuficiente do acrômio e pode ser minimizada com diagnóstico preciso e manobras intra-operatórias;
4) A ressecção associada da extremidade distal da clavícula deve ser feita apenas nos pacientes que tenham especificamente, dor nessa articulação e não apresentem sinais radiográficos de artrose; mesmo assim, deve ser cuidadosamente avaliada nos pacientes jovens (perigo maior de desinserção do deltóide) e nunca ser feita em pacientes em que foi debridado o manguito rotador, porque, nesses casos, ele se constitui no último obstáculo à ascensão da cabeça do úmero;
5) A cirurgia da acromioplastia ântero-inferior, ressecção do ligamento córaco-acromial e a sutura de eventual lesão do manguito rotador é um procedimento eficaz e de eleição para o tratamento da síndrome do impacto.
Referências Bibliográficas
1- Neer, C.S. Impingement lesions. Clin. 0rthop.1983;173: 70-79
2- Checchia, SL,Santos, P.D. Síndrome do Impacto: Tratamento cirúrgico. Rev. Bras. Ortop. 1992;26: 65-70, 1992
3-Frost P, Andersen JH. Shoulder impingement syndrome in relation to shoulder intensive work.Occup Environ Med. 1999 Jul;56(7):494-8.
4-Huang LF, Rubin DA, Britton CA. Greater tuberosity changes as revealed by radiography: lack of clinical usefulness in patients with rotator cuff disease. AJR Am J Roentgenol. 1999 May;172(5):1381-8.
5-Bak K. Nontraumatic glenohumeral instability and coracoacromial impingement in swimmers. Scand J Med Sci Sports 1996 Jun;6(3):132-44
6- Connor PM, Yamaguchi K, Pollock RG, Flatow EL, Bigliani LU. Comparison of arthroscopic and open revision decompression for failed anterior acromioplasty.Orthopedics. 2000 ;23(6):549-54.
7- Hyvonen P, Flinkkila T, Leppilahti J, Jalovaara P. Early recovery of isometric shoulder muscle strength after open acromioplasty in stage II impingement syndrome. Arch Orthop Trauma Surg. 2000;120(5-6):290-3.
Edição 54 Segurito.
segunda-feira, 7 de março de 2011
Jornalzinho SEGURITO Edição 53.
quinta-feira, 24 de fevereiro de 2011
Ergonomia - A solução para os problemas da sua empresa.
 Saiba mais sobre a importância dessa relação para o seu dia-a-dia
Saiba mais sobre a importância dessa relação para o seu dia-a-diaConhecida comumente como estudo científico da relação entre o homem e seus ambientes de trabalho, a ergonomia tem alguns objetivos básicos que são: possibilitar o conforto ao indivíduo e proporcionar a prevenção de acidentes e do aparecimento de patologias específicas para determinado tipo de trabalho.
Merece atenção especial uma boa parte dos problemas de postura que a grande maioria das pessoas adquire ao longo de suas vidas durante o trabalho, como por exemplo, os esforços repetitivos. Qual seria então a solução? O ideal seria que todos os móveis do escritório de sua casa e todo qualquer equipamento usado no nosso dia-a-dia passassem por estudo e adequação ergonômica, antes mesmo de serem adquiridos.
São constantes os estudos feitos a respeito da relação do homem com o ambiente de trabalho, o conforto ou mesmo horas de descanso. Ambos são de grande importância, mas, poucas pessoas prestam atenção nestes detalhes. A ergonomia vem justamente estudar estas medidas de conforto, a fim de produzir um melhor rendimento no trabalho, prevenir acidentes e proporcionar uma maior satisfação do trabalhador.
Qual o papel da Ergonomia para a saúde?
A ergonomia se preocupa com as condições gerais de trabalho, tais como, a iluminação, os ruídos e a temperatura, que geralmente são conhecidas como agentes causadores de males na área de saúde física e mental, mas que o estudo procura traçar os caminhos para a correção. O seu objetivo é aumentar a eficiência humana, através de dados que permitam que se tomem decisões lógicas.
O custo individual é minimizado através da ergonomia, que remove aspectos do trabalho, que a longo prazo, possam provocar ineficiências ou os mais variados tipos de incapacidades físicas.
Nas condições em que a atividade do indivíduo envolve a operação de uma peça de equipamento, na maioria das vezes, ele passa a constituir, com este equipamento, um sistema fechado. Este visa apresentar muitas das características de auto-regulamentação (feedback). Como dentro de tal sistema é o indivíduo quem usualmente decide, torna-se necessário que ele seja incluído no estudo da eficiência do sistema. Para que a eficiência seja máxima é preciso que o sistema seja projetado como um todo, com o homem completando a máquina e esta completando o homem.
A integração de homens e máquinas é constantemente estudada, para que seja completo o sistema, muitas máquinas são projetadas respeitando algumas informações que permitirão, ao usuário, uma maior integração.
São estudadas as funções dos indivíduos, o sexo dos operadores e como será seu desempenho em relação às atividades laborias, ou seja o tamanho, a idade dos operadores e usuários de um determinado equipamento, a força com que esta máquina será usada no país onde é feita, ou no exterior.
O estudo é feito pela média dos operadores. As máquinas tais como os guindastes, escavadeiras mecânicas e caminhões-ancinhos, liberaram o homem do trabalho físico e do emprego de ferramentas manuais. Em compensação apresentam problemas de outro tipo. A capacidade do homem de controlar os próprios movimentos deve ser transferida para os movimentos das peças da máquina, que são as rodas, os botões, as chaves, as alavancas ou manivelas. Assim sendo, elas têm que ser projetadas obedecendo às limitações e capacidades do operador, para que o sistema inteiro – homem e máquina – possa operar com eficiência máxima.
Várias disciplinas científicas e tecnológicas contribuem para a ergonomia. Da anatomia e fisiologia aprendemos sobre a estrutura e funcionamento do corpo humano. A antropometria fornece informações sobre as dimensões do corpo. A psicologia fisiológica trata do funcionamento do cérebro e do sistema nervoso. A psicologia experimental busca definir os parâmetros do comportamento humano.
Outra que auxilia nos estudos ergonômicos é a medicina industrial que ajuda a definir as condições de trabalho que se apresentam como danosas à estrutura humana. Na física e, até certo ponto da engenharia virá o conhecimento das condições que o trabalhador terá que enfrentar. Nessas áreas se concentram os principais esforços de pesquisa cujos resultados, junto com o conhecimento acumulado, formam a base da ergonomia.
Qual é a aplicabilidade da ergonomia
Todos os conhecimentos citados podem ser aplicados ao planejamento de processos e máquinas, a disposição especial dos locais de trabalho, aos métodos de trabalho, e ao controle do ambiente físico para se alcançar maior eficiência tanto dos homens como das máquinas. Para isso é necessário conhecer o sistema nervoso, o funcionamento e a capacidade do mecanismo central, a estrutura do corpo, dos ossos, das juntas, e os músculos que fornecem energia motivacional.
No binômio homem-máquina, o problema não é apenas o ajustamento de um ao outro, mas sim a adaptação conjunta dos dois. A aplicação ideal da ergonomia considera o homem como parte integrante de um sistema, no qual o estágio inicial do projeto, as características do operador humano são levados em conta, juntamente com os componentes mecânicos. O homem é melhor para determinados fins, como na tomada de decisões e a máquina para outros, como aplicação de força.
O ergonomista tem diante de si as seguintes tarefas. A primeira é estudar a ocupação, a fim de determinar o que o operador ou usuário de um determinado equipamento terá de fazer. Em um segundo momento ele deve considerar, como principal na relação com o homem, o que ele tem que ver e ouvir.
Uma das causas da baixa produtividade pode ser o desconforto, que entre as suas várias causas está diretamente ligada à adequação do corpo frente a um determinado equipamento. A questão da iluminação, que além de poder causar danos à visão, contribui significativamente na baixa pessoal da capacidade de produção de uma pessoa, quer seja em um escritório, indústria, como até mesmo em ambientes de trabalho mais sofisticados. Além disso, os ruídos e mudanças de temperatura também influem negativamente neste processo.
Com relação aos problemas de coluna, o ideal ainda é a prevenção, portanto buscar no ambiente de trabalho, a adequação de cadeiras e mesas seria o ideal para protegê-la. Mas, quando não for possível contar com um escritório mais adequado, procure sempre sentar em cadeiras com encosto reto e em casa, fuja dos sofás muito macios. Aparentemente confortáveis, eles são um convite para que você se jogue no assento de qualquer jeito. Mas o que fazer?
Atualmente várias empresas já buscam a melhoria da qualidade do trabalho dos empregados e já estabelecem uma série de programas como forma de incentivar a saúde do trabalhador. Nas grandes capitais e áreas mais industrializadas, o empresariado, já consciente dos futuros problemas, está investindo neste programas, como também, em estudos sobre as vantagens da ergonomia para a melhoria da produção nas empresas. Se por um lado, o uso da ergonomia pode sugerir maior gasto, por outro representa uma economia para a empresa e como conseqüência, a melhoria da saúde do trabalhador e da sociedade.
Fonte: http://www.portaldafisioterapia.com/?pg=noticia&id=1189




